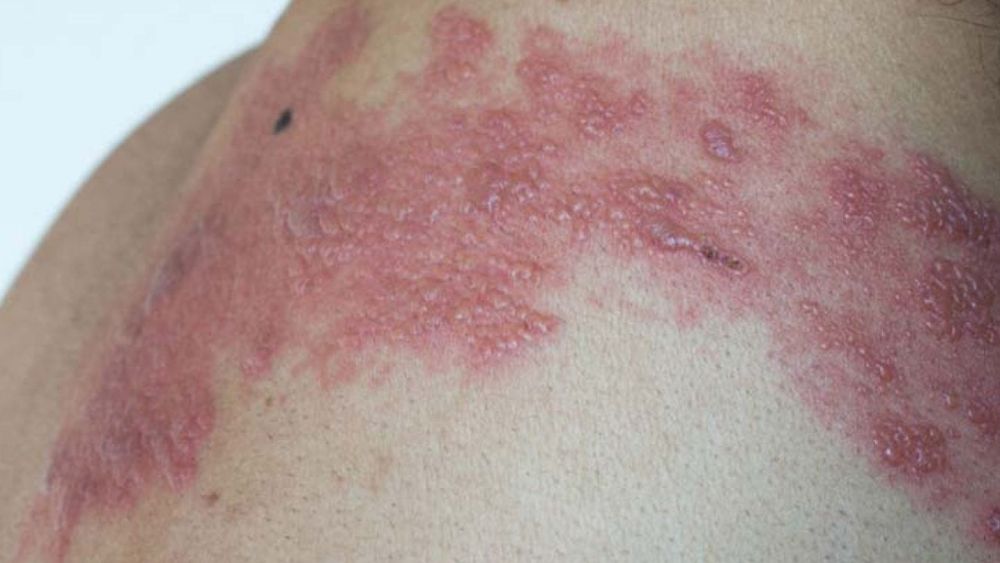
Saiba quais são os perigos do herpes-zóster e as formas de prevenção
Embora prevenível, o herpes-zóster — também conhecido como “cobreiro” — continua a afetar dezenas de pessoas por ano no Distrito Federal.
Dados de morbidade hospitalar do Ministério da Saúde mostram que, em 2024, já foram registrados 58 casos de internação relacionados à doença e à varicela (causados pelo mesmo vírus, o Varicela-Zóster), número que se mantém alto e próximo ao observado em 2023 (59). Nos primeiros dois meses deste ano, 13 pessoas foram hospitalizadas, superando o mesmo período de 2024, que teve 11 registros.
Alerta
O panorama exige alerta, pois, após a infecção inicial, o vírus pode permanecer adormecido no organismo por décadas e se manifestar novamente em forma de zóster, especialmente em idosos ou pessoas com o sistema imunológico enfraquecido. A doença pode causar dor intensa, bolhas na pele e levar a complicações severas.
Ainda que o vírus possa infectar qualquer um, alguns grupos são mais suscetíveis. De acordo com o infectologista Julival Ribeiro, a queda da imunidade torna pessoas acima de 50 anos mais vulneráveis ao herpes-zóster. Ele enfatiza a urgência de buscar ajuda médica ao primeiro sinal, reiterando: “É muito importante que, caso suspeite da doença, procure imediatamente o serviço de saúde para começar o uso do antiviral, o quanto antes”, explica.
Sistema
Indivíduos com sistema imunológico fragilizado, como idosos e pessoas com doenças crônicas (hipertensão, diabetes, câncer, HIV/AIDS ou transplantados), também constam como os principais grupos de risco do herpes-zóster.
O mecânico Ricardo dos Santos, de 50 anos, que passou por uma cirurgia renal, sofreu muito com a doença: “A sensação é de que tem algo andando por dentro da pele, além da dor, essa é a pior parte”, relembra. Apesar de não ser considerado idoso, seu estado pós-operatório o colocou no grupo de risco, manifestando a doença com ardência, formigamento e inchaço na cabeça.
Sintomas
Dores nos nervos;
Formigamento, agulhadas, adormecimento, sensação de pressão;
Ardor e coceira locais;
Febre;
Dor de cabeça;
Mal-estar.
Fonte: Biblioteca Virtual em Saúde/MS
Prevenção
Hoje, o Brasil dispõe de duas vacinas contra o herpes-zóster: a recombinante Shingrix, introduzida em junho de 2022 e com proteção duradoura de aproximadamente 10 anos, e a Zostavax, uma formulação mais antiga que oferece proteção por cerca de três anos. Ambas, no entanto, estão acessíveis apenas na rede privada de saúde, o que impacta diretamente a adesão à imunização contra essa enfermidade debilitante.
A professora aposentada Jeane Rodrigues, 57, que enfrentou o herpes-zóster em 2024, relata a dificuldade em se imunizar devido ao custo elevado, que pode chegar a R$ 1 mil. “Eu superincentivo a quem tiver o poder aquisitivo que tome a vacina, porque é uma doença muito intensa”, afirma. Jeane também expressa uma necessidade crucial: “Seria fundamental e imprescindível que tivesse a vacina no SUS”, avalia.
Vacina
A possibilidade de a vacina contra o herpes-zóster ser oferecida gratuitamente no Sistema Único de Saúde (SUS) ganhou um novo capítulo e resolver casos como o de Jeane. O Ministério da Saúde confirmou o envio de uma solicitação de avaliação à Comissão Nacional de Incorporação de Tecnologias no SUS (Conitec). Em comunicado, o órgão federal declarou que a decisão sobre a incorporação da dose à rede pública depende agora do parecer técnico da comissão.
Imunização
Outro fator que também dificulta a adesão à vacina é a descontinuidade da imunização por parte dos mais velhos que, uma vez vacinados, não voltam para a aplicação de novas doses, como observa o geriatra Thiago Póvoa. “Geralmente, eles são vacinados quando mais jovens e, depois, esquecem de reforçar a dose”, comenta. Essa falta de continuidade representa um ponto crítico, considerando que a idade avançada é um dos principais fatores de risco para o desenvolvimento da doença e suas complicações.
O médico defende a intensificação de campanhas de conscientização sobre a importância da vacina, direcionadas especialmente ao público de mais idade.
“Nos últimos anos, por conta de notícias falsas e campanhas de desinformação nas redes sociais, vemos uma queda na abrangência das campanhas de vacinação, especialmente nos idosos, que são tão vulneráveis a notícias falsas. Por isso, esforços robustos de informação são cruciais para garantir que a população idosa esteja protegida”, alerta.
Resumo das orientações
Vacinação;
Lavar as mãos com água e sabonete após tocar nas lesões;
Cortar as unhas;
Isolamento: crianças com catapora só devem retornar à escola quando as bolhas estiverem secas, já com crostas;
Higienização de objetos que possam estar contaminados.
Fonte: Biblioteca Virtual em Saúde/MS
Consequências
Além das dolorosas erupções na pele, a Herpes-Zóster pode desencadear uma série de complicações graves que demandam atenção médica. Entre elas, destaca-se a ataxia cerebelar aguda, distúrbio neurológico causado por lesões no cerebelo capazes de comprometer o equilíbrio e diversas funções motoras essenciais.
A doença também eleva o risco de trombocitopenia, condição que afeta a coagulação sanguínea, e abre caminho para infecções bacterianas secundárias na pele, como impetigo e celulite, que, em quadros mais severos, podem evoluir para sepse e atingir órgãos vitais, como articulações, pulmões, coração e cérebro, causando artrite, pneumonia, endocardite, encefalite, meningite ou glomerulonefrite.
Tratamento
De acordo com o Ministério da Saúde, o tratamento do herpes-zóster varia conforme o perfil do paciente e a gravidade dos sintomas. Em casos leves, principalmente em pessoas sem risco de complicações, são indicados antitérmicos e analgésicos — com exceção do ácido acetilsalicílico — além de anti-histamínicos para aliviar o prurido.
Cuidados simples, como higiene adequada da pele com água e sabonete e o corte correto das unhas, também são recomendados para evitar infecções secundárias.
Infecção bacteriana
Se houver sinais de infecção bacteriana associada, como vermelhidão, pus ou febre persistente, antibióticos podem ser prescritos. Nesses casos, o tratamento tem como alvo principal bactérias como os estreptococos do grupo A e os estafilococos, agentes comuns em infecções de pele.
Nos pacientes que apresentam maior risco de agravamento, como imunossuprimidos, gestantes ou idosos, o tratamento específico com antivirais é fundamental. O aciclovir é o principal medicamento utilizado.





Deixe um comentário